| 想做肺癌篩檢,不只靠 LDCT 電腦斷層!本篇用最白話方式解析 LDCT、X 光與血液 基因檢測的差別,幫助你更早掌握癌症風險。同步整理 2026 政府補助對象與建議檢查頻率,守護肺部健康必看! |
但影像只能看到已經長出來的腫瘤 ,如果腫瘤還很小,其實不一定照得出來。
現在也越來越多人關注 血液基因檢測(ctDNA),因為能從血液中的癌症 DNA 痕跡更早知道風險 。
|
文章 目錄:
|
肺癌為什麼需要早期篩檢?
在所有疾病裡,最讓台灣人失去生命的,其實不是心臟病、不是糖 尿病,而是——癌症。根據 113 年最新統計 ,癌症已連續 43 年蟬聯國人死因第一名,一年超過 54,000 人因癌症離世!
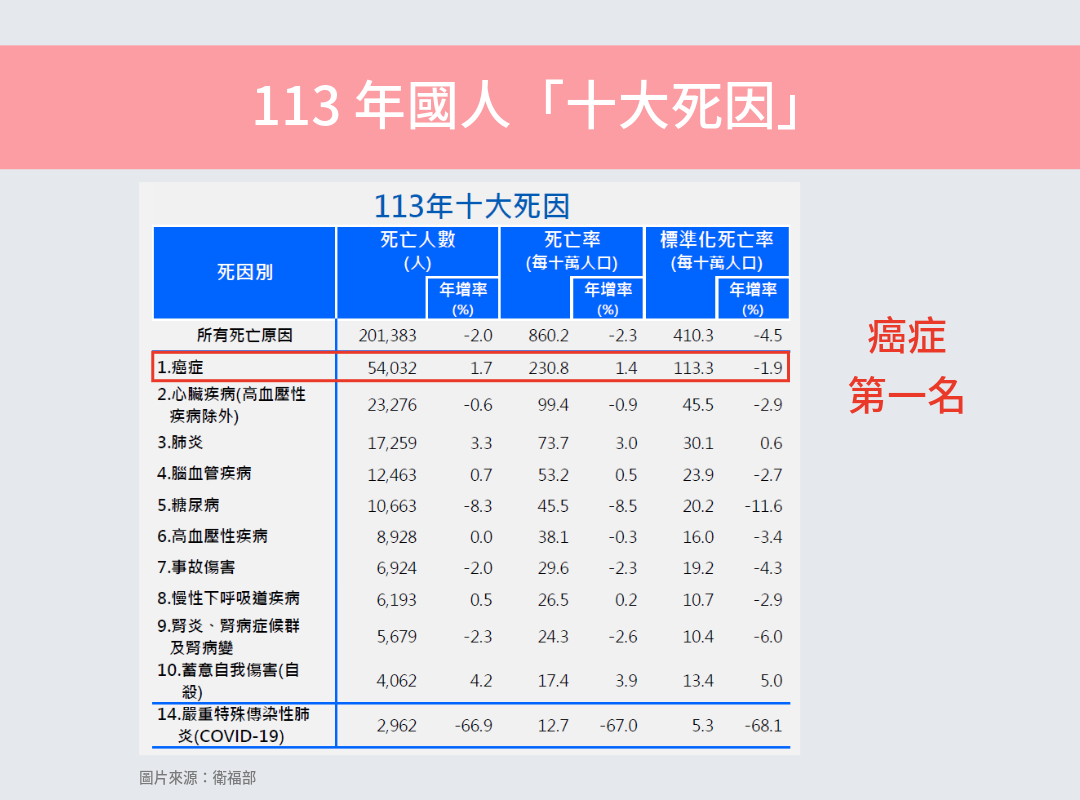
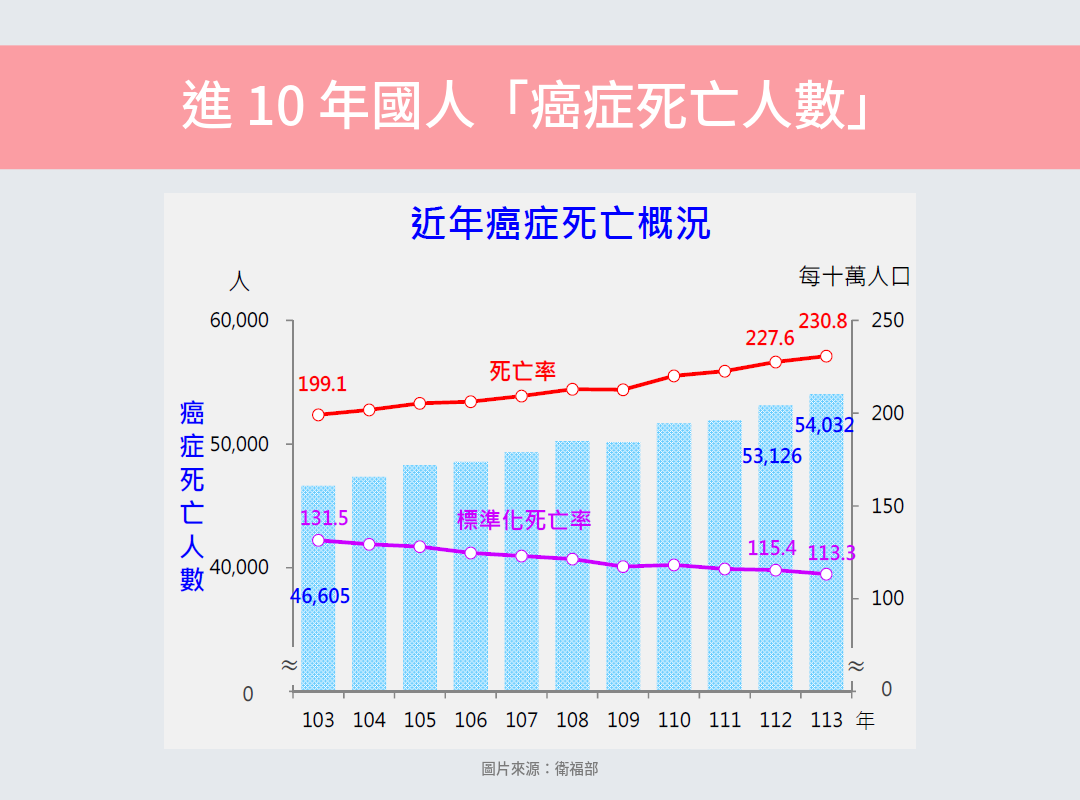
而在癌症裡面,「氣管、支氣管和肺癌」又是死亡人數最多的那一種 :
- 男性癌症死亡第 一名:肺癌(6,527 人)
- 女性癌症死亡第 一名:肺癌(3,968 人)
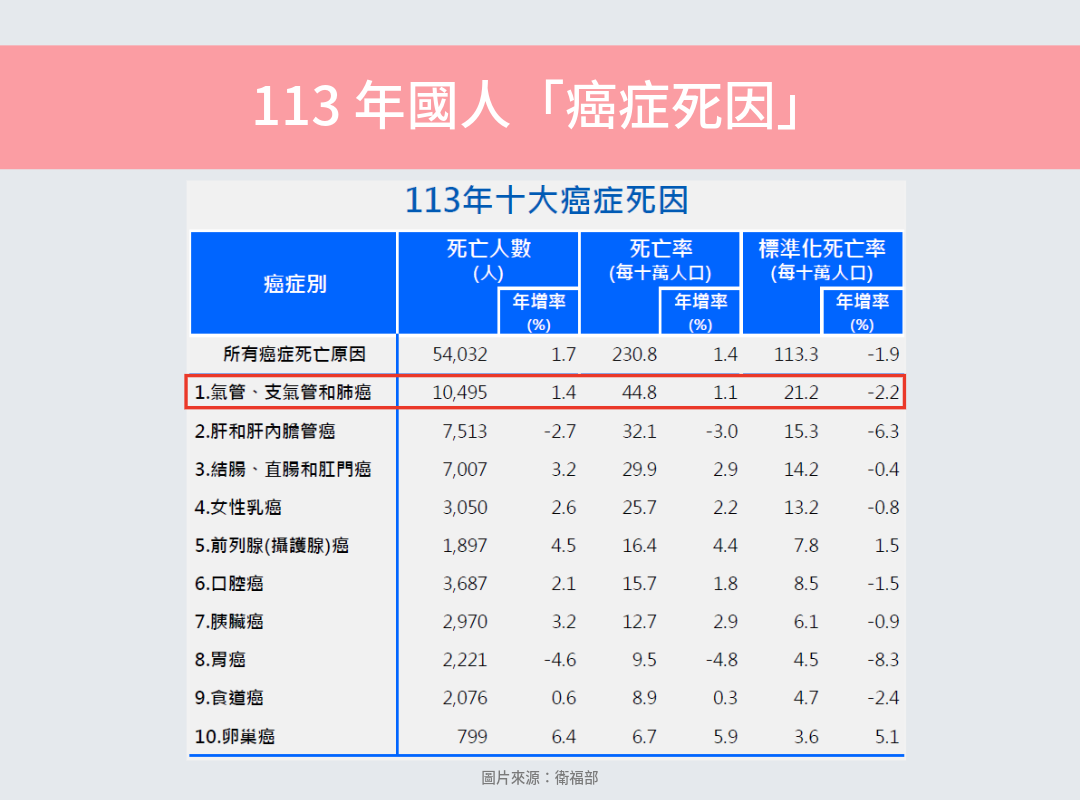
為什麼肺癌這麼致命?
肺癌致命原因很簡單:大多數人發現時,都太晚了...肺癌 早期通常沒有任何症狀,不會痛、不會咳得特別厲害,也沒有明顯警訊 。
許多人都是在健檢時意外發現,或等到咳嗽、胸悶、呼吸困難才去檢查——但那往往已經是第三、第四期。
而一旦拖到後期,治療選擇變少、效果也有限,這正是肺癌死亡率居高不下的最主要原因 。
相反地,如果能在早期(0–1 期)被發現,治療效果完全不一樣:研究顯示,早期肺癌的存活率可比後期治療高出 2–7 倍。
「早期篩檢」不是口號,而是實實在在能救命的關鍵
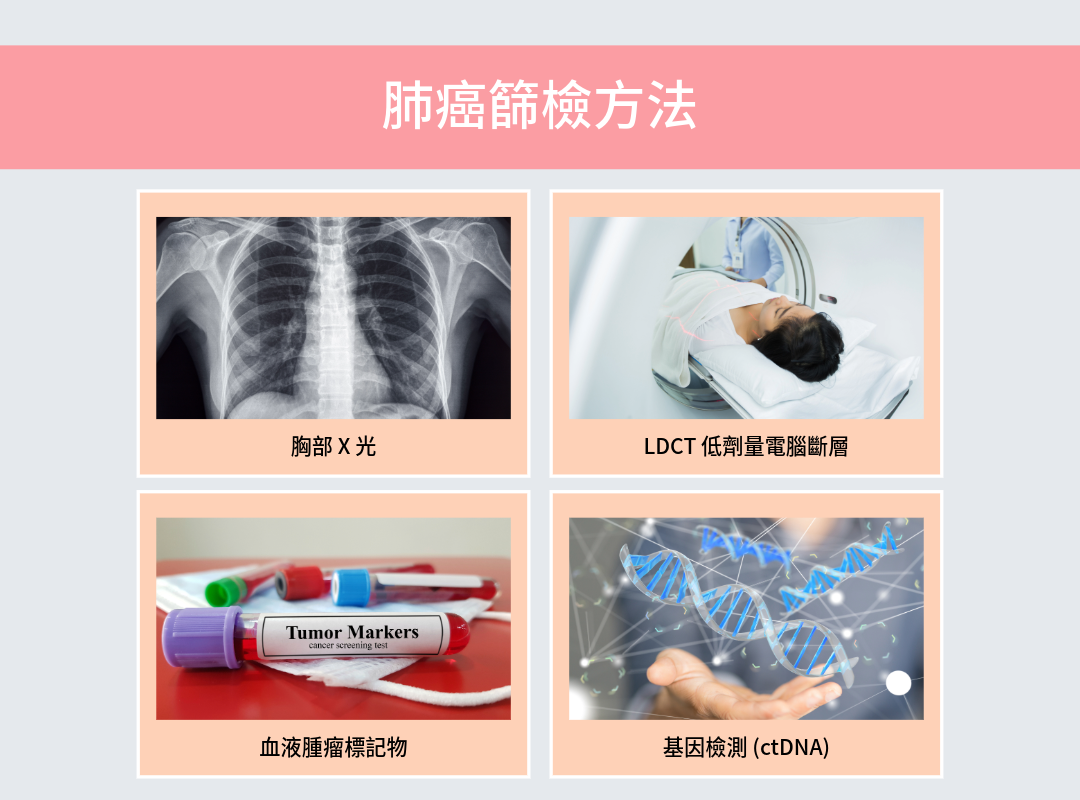
因為肺癌早期沒有症狀,只能靠早期篩檢「主動找」。方法包含 :
- 傳統影像篩檢 (LDCT、X 光)
- 血液基因檢測( 循環腫瘤DNA,即 ctDNA)
肺癌篩檢方式有哪些?
肺癌篩檢可以分成兩大類:「影像檢查」和「血液檢測 」。
1. 胸部 X 光:最基本、但抓不到早期肺癌
很多人健檢都做 X 光,但 X 光的解析度不夠高, 小於 1 公分的腫瘤通常看不太到!因此,X 光不適合拿來做肺癌「早期篩檢」。適合 :例行健檢、初步了解肺部狀況
不適合 :想抓早期肺癌的人
2. LDCT 低劑量電腦斷層:政府有補助的肺癌篩檢
LDCT 的優點是:✔ 比 X 光更清楚 ,可以看到更小的結節
✔ 輻射量比一般 CT 低 很多
✔ 可在還沒有症狀時就 發現異常
但要知道的是 ,LDCT 還是屬於「看影像」的檢查 ⇒ 看的是“已 經長出來”的東西如果腫瘤非常小、 或正在形成的早期階段,影像還是可能看不出來。
適合:高風險族群 、有補助條件的人
限制:有輕微輻射 、可能發現良性結節需要追蹤
3. 血液腫瘤標記物:參考用,不適合作早期篩檢
腫瘤標記物很方便,只要抽血即可。但缺點也很明顯 ⇒ 容易誤判、也容易漏掉
- 很多早期肺癌根本不 會升高
- 感染、抽菸等也會讓 指標異常
不適合:一般族群 的肺癌篩檢
4. 基因檢測:從 DNA 痕跡抓「還看不到的風險」
ctDNA(循環腫瘤 DNA)是一種更早期的偵測方式 :- 肺癌細胞在早期就會 釋放 DNA 進入血液
- 即使影像還沒看到腫 瘤,血液裡的「腫瘤DNA 」可能已經存在
- 無輻射、一次抽血即可
而且肺癌現今趨勢 是 ——越來越多年輕、女性、 沒抽菸的人得肺癌,傳統只 補助抽菸族群的政策已不完全足夠。
ctDNA 並不是取代 LDCT,而是能補足 LDCT「看不到還沒長大的東西」的盲區 。
政府補助誰做肺癌篩檢?誰是高風險族群 ?
目前政府針對肺癌篩檢的補助 ,主 要集中在高風險的吸菸族群。 只要符合「年齡 + 吸菸史」兩個條件,就能申請免費的 LDCT 肺癌篩檢
政府補助 肺癌篩檢對象
目前政府提供的 LDCT 肺癌篩檢(每 2 年 1 次 ), 主要補助兩大族群,只要符合「年齡 + 風險」條件 :1. 有肺癌家族史的人
- 男性 50–74 歲
- 女性 45–74 歲
- 且 父母、兄弟姊妹或子女曾被診斷為肺癌
2. 重度吸菸者
- 50–74 歲
- 吸菸史達 30 包年以上
- 還在抽,或戒菸未滿 15 年
但有一個很重要的問題:不是只有吸菸者會得肺癌 。
尤其在亞洲,肺癌 的族群特性與歐美完全不同。依照臨床觀察與多國研究顯示 :
⇒ 亞洲女性肺癌患者,有很高比例「從來不抽菸」。
包括台灣在內的亞洲國家,女性肺癌的特性更偏向:
- 遺傳因素
- 基因型態
- 空氣污染、油煙
- 家族史
✔ 其他也屬於高風險族群的人
除了吸菸史,以下 族群的肺癌風險也比一般人高:
- 有肺癌家族史(直系血親 )
- 曾長期暴露於油煙、粉塵、廚房油煙、 工業暴露
- 曾罹患肺部疾病(慢阻肺、肺纖維化 )
- 曾有基因突變背景(如 BRCA1/2、TP53 等)
傳統影像篩檢肺癌有限制?有更精準的篩檢方 法嗎?
大部分人想到肺癌篩檢,就是做 X 光 或 LDCT 低劑量 電腦斷層。 這兩種確實是目前最普遍的工具,但都有一個共同限制 :它們只能看到「已經長出來的腫瘤 」。
如果腫瘤還很小、 細胞量不多,或剛開始形成,影像其實不一定照得出來 。
- X 光 :太粗糙,抓不到早期肺癌
- LDCT:比 X 光清楚,是目前最好用的影像工具,但仍有盲區,還沒形成明顯形狀時看不出 來
一年做一次影像,中間 12 個月仍有空窗期!
很多人以為「我每 年都有做 LDCT」= 完全沒問題。
但實際上,腫瘤可 能在這段期間快速變大;或在影像還看不到的初期階段,就已經開始有變化 。
更早、更 精準的肺癌篩檢方式:血液基因檢測 (ctDNA)
近年臨床越來越關注 ctDNA( 循環腫瘤 DNA)偵測:- 肺癌細胞在非常早期就會釋放 DNA 進入血液
- 即使影像還照不到腫瘤,血液中的「異常 DNA 痕跡」可能已經存在
- 無輻射、一次抽血就能做
- 能補足 LDCT 看不到的「最早期變化」
而 ctDNA(循環腫 瘤 DNA)的概念完全不同。它不是看腫瘤本體,而是看腫瘤「早就開始釋放」 的 DNA 痕跡。
1. 腫瘤在最初期, 就會把 DNA 釋放到血液裡
當身體某些細胞開始出現異常、或有腫瘤細胞增生時,它們會把碎 片化的 DNA(ctDNA)排進血液。⇒ 影像看不到的,在血液可能“已 經看得到” 。這是 ctDNA 最大的優勢 —— 看 的是「訊號」,不是腫瘤的大小。
2. 影像追不上「還 沒長大的腫瘤」,但 ctDNA 能先發現異常
影像檢查需要腫瘤長到一定大小、形狀夠明顯才能辨認。 而 ctDNA 不需要等腫瘤長大,只要腫瘤細胞有活動,就可能留下痕跡 。所以 :
- LDCT:看到的是腫瘤的形狀大小
- ctDNA:看到的是腫瘤發展的即時狀態
3. 沒有輻射、一次 抽血即可完成
對一些擔心 LDCT 輻射、或不想每年都照影像的人來說,ctDNA 是一種 更輕鬆、更低負擔 的評 估方式:- 無侵入性
- 無輻射
- 不需要空腹
- 助於補強 LDCT 每年影像空窗期的風險
4. 特別適合不在政 府補助名單的人
- 許多肺癌患者其實從來沒有抽菸,尤其是亞洲女性。但這群人目前不在 LDCT 補助資格內,因此:
- 不抽菸、不符補助
- 但有家族史
- 或生活環境風險(油煙、空汙 )
- 或本身對癌症風險敏感、想早一步掌握健康狀況
⇒ ctDNA 變成很重要的補充篩檢工具 。
5. ctDNA 不是取代 LDCT,而是補足「看不到的那一段時間 」
最理想的做法不是二選一,而是 :- 影像:抓“ 長出來”的
- 血液:抓“ 還沒長大前的訊號”
想更早掌握自己的肺癌風險?可以找「台灣基康 」
不管你有沒有在政 府補助名單,血液 ctDNA 檢測 會是一個更早一步、也更低負擔的選擇。
我們提供的 SPOT-MAS10 作為肺癌基因檢測:
- 一次抽血即可分析 10 種癌症、75 種亞型
- 透過多模態 AI 技術,整合 ctDNA 的片段化與 甲基化等特徵
- 精準排除癌症的能力可達 99.92%(強調排除,而非診斷 )
- 無輻射、無侵入,適合不想頻繁照 LDCT 的族群
想進一步諮詢產品,歡迎與我們聯繫
文章最後更新時間:2026/3/17
(#台灣基康208)







